Hallux valgus (scheve grote teen)
Bij hallux valgus staat de grote teen scheef, richting de andere tenen. Daardoor ontstaat aan de zijkant van de voet een knobbel. Deze knobbel heet ook wel knok of bunion.
Klachten
Klachten
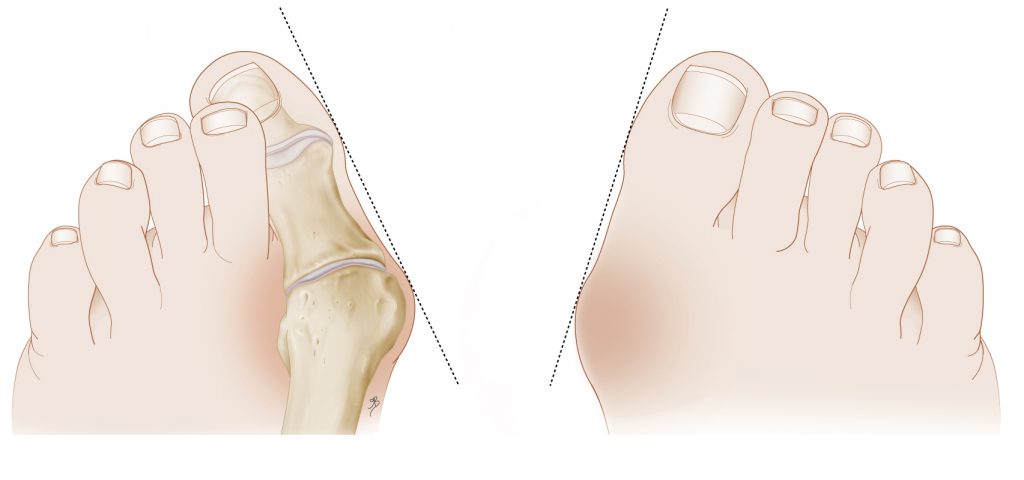
De huid over de knobbel, kan rood en gevoelig zijn. Het dragen van schoenen is pijnlijk. Bij ernstige hallux valgus kan de voet ook gevoelig zijn in rust. Door eeltvorming kan de huid onder uw voet dikker en gevoeliger worden.
De druk van de grote teen kan de tweede teen van zijn plaats duwen. Soms ligt hij zelfs over de derde teen heen. Bij zo’n ernstige vergroeiing ziet de voet er misvormd uit. Lopen kan dan moeilijker zijn. Net als het dragen van schoenen.
Gevolgen
Als uw voet pijnlijk is, loopt u misschien net even anders dan normaal. Bijvoorbeeld: u steunt minder op uw voet of u wikkelt uw voet anders af. Daardoor kunt u ook andere klachten krijgen.
Oorzaak
Oorzaak
Over de oorzaak van hallux valgus is nog weinig bekend. Het volgende kan een rol spelen:
- Aanleg
- Reumatische aandoeningen, artrose of ontstekingen in de gewrichtjes tussen de middenvoetsbeentjes- of teenkootjes.
- Te veel of te weinig beweeglijkheid in het gewricht tussen de grote teen en de middenvoet.
Het is niet zeker of hallux valgus ook kan ontstaan door het dragen van te krappe schoenen.
Onderzoek
Onderzoek
Uw huisarts vraagt naar uw klachten en ervaringen. Neem de schoenen die u graag draagt – of niet meer aan kunt door de pijn – mee naar het spreekuur.
Uw huisarts onderzoekt uw voet en enkel en vraagt u een stukje te lopen. Hij kijkt naar de stand van de voet, de stand van de grote teen, de stand van de andere tenen en naar eventuele verdikkingen of huidproblemen.
De huisarts zal de beweeglijkheid van uw teen testen en u vertelt wat u voelt. Zo kan hij vaststellen of er eventueel sprake is van artrose (kraakbeenslijtage) in het gewricht van de grote teen. De huisarts onderzoekt ook hoe soepel de gewrichten in uw voet zijn.
Een röntgenfoto of echo is niet nodig. De eerste behandeling van hallux valgus is meestal zonder operatie (conservatief). Als dat onvoldoende helpt, overlegt uw huisarts met u over een verwijzing naar de orthopedisch chirurg en over de voor- en nadelen van een eventuele operatie.
Gaat u naar de orthopeed, dan worden er meestal röntgenfoto’s gemaakt om te bepalen of een operatie nodig is.
Behandeling zonder operatie
Behandeling zonder operatie
Hallux valgus is goed te behandelen zonder operatie (conservatief). Het begint met een goed schoenadvies. Hierover maakte Thuisarts.nl een filmpje.
Mogelijkheden
We zetten op een rijtje welke behandelingen er zijn zonder operatie. Niet elke behandeling is voor iedereen geschikt. Uw behandelaar bespreekt dit met u. Dat kan zijn een huisarts, fysiotherapeut, podotherapeut of registerpodoloog.
- Hebben de pijnklachten bij hallux valgus te maken met de breedte, lengte en/of hakhoogte van uw schoenen? Dan kunnen schoenaanpassingen van gewone schoenen of (semi)orthopedische schoenen helpen.
- Veroorzaakt de hallux valgus pijn in de rest van de voorvoet? Dan kunnen speciale zooltjessteunzolen (deze heten supplementen of voetorthesen) helpen tegen de pijn. Ook schoenaanpassingen zijn mogelijk.
- Is de beweging in uw enkel of grote teen beperkt? Dan kan fysiotherapie of manuele therapie helpen die beweeglijkheid te vergroten. Een aanpassing in uw schoen(en) ondersteunt die behandeling. Daardoor kunt u uw voet(en) beter gebruiken en dat kan de klachten verminderen.
- Heeft u huidklachten tussen uw tenen? Er zijn zogenoemde teenspreiders. Ze houden uw tenen uit elkaar, waardoor uw huid geneest. Orthesen (speciale zooltjes) kunnen hetzelfde effect hebben.
- Nachtspalken en tape om de teen in de juiste stand te brengen geven meestal geen blijvende verbetering. Dit heeft daarom niet de voorkeur.
Operatie
Operatie

Uw huisarts verwijst u naar de orthopedisch chirurg als:
- De behandeling zonder operatie niet voldoende helpt
- U ook klachten heeft in uw middenvoet of het teengewricht naast de grote teen
- U ook andere klachten heeft doordat u anders beweegt
- Het kraakbeen in de grote teen waarschijnlijk versleten is (artrose)
Als blijkt dat de hallux valgus samengaat met (beginnende) artrose, kan dat een reden zijn om eerder te opereren. Is er geen artrose, dan probeert u eerst andere behandelmogelijkheden en schoenaanpassingen. Een hallux-valgus-operatie is namelijk geen lichte ingreep.
Tijdens een operatie verandert de stand van bot, pezen en spieren, zodat de grote teen weer goed staat. Net als bij iedere operatie zijn er risico’s. U moet rekenen op een herstelperiode van 1 jaar.
Operatietechnieken
Er zijn verschillende operatietechnieken voor hallux valgus. Bij de meeste technieken zaagt de orthopedisch chirurg het eerste middenvoetsbeentje door om het daarna te verschuiven. Of de orthopedisch chirurg zet het teengewricht in een rechtere stand vast. Welke techniek of combinatie van technieken voor u het beste is, bespreekt de orthopeed met u. De keuze is afhankelijk van de ernst van de hallux valgus en heeft ook te maken met uw hele voet. Ondanks wetenschappelijk onderzoek is nog niet duidelijk welke techniek het beste is.
Dit zijn de meest gebruikte technieken: de Chevron-, Scarf-, Akin– of Lapidus-techniek, proximale osteotomie, MPT I-artrodese. Er zijn nieuwe technieken waarbij de operatiewond zo klein mogelijk is. Zo’n methode heet minimaal invasieve techniek (MICA).
Meer risico
Bij de volgende aandoeningen hebt u een verhoogd risico op problemen (complicaties) bij een operatie. Uw orthopedisch chirurg bespreekt wat de gevolgen voor u zijn:
- Gewrichtsreuma (Reumatoïde artritis)
- Suikerziekte (diabetes mellitus)
- U heeft problemen met de zenuwen in uw voet (neuropathische voet)
- U heeft problemen zijn met de bloedvaten in uw voet (vaatpathologie)
Hallux valgus aan beide voeten
Heeft u hallux valgus aan beide voeten en is een operatie nodig? Dan kunt u met uw orthopedisch chirurg de mogelijkheid bespreken om twee voeten tegelijk te opereren. Dat is afhankelijk van uw wens en van de operatietechniek.
Meer informatie over de operatie
Hoe bereidt u zich voor? Wie geeft welke informatie? Hoe gaat het op de operatiekamer? Wie zijn er aanwezig?
Complicaties
Complicaties
Een operatie brengt altijd risico’s met zich mee en er is altijd kans op complicaties (problemen). Bij hallux valgus bestaat de kans op:
- (pijnlijke) Stijfheid in het gewricht van de grote teen
- Wondinfectie
- Als bij er schroefjes worden geplaatst, kunnen die irritatie geven. Bijvoorbeeld als een rand van een schoen erop drukt.
- Het terugkeren van de grote teen in de oude stand
- Langdurige zwelling of pijn
- Trombose
- Zenuwbeschadiging
- Nabloeding
- Pijnlijk litteken
- Slijtage van het gewricht van de grote teen
- Stoornis in de doorbloeding van het middenvoetsbeentje waardoor een stukje bot kan afsterven (botnecrose)
- Hallux varus: dit is het tegenovergestelde van hallux valgus. Bij hallux varus wijst de grote teen te ver van de tweede teen vandaan.
Contact met arts
Contact met arts
Neem contact op met de arts als:
- Uw teen of uw voet meer gezwollen of rood is,of als u koorts heeft. Dat kan betekenen dat de wond ontstoken is.
- U last heeft van een nabloeding
- Een groot deel van uw been zwelt of zwaar aanvoelt en rood of blauw verkleurt. Dat kan betekenen dat u last heeft van een trombosebeen.
Revalidatie en herstel
Revalidatie en herstel
Of het allemaal goed gaat, merkt u zelf het beste. Kunt u weer gewoon lopen? Is uw voet nog gevoelig, of heeft u nog pijn?
Ook op röntgenfoto’s kunnen we zien hoe het herstel gaat. Tijdens of direct na de operatie wordt een röntgenfoto van uw voet gemaakt, zonder dat u erop staat. Zes tot acht weken na de operatie volgt een röntgenfoto als u op uw voet staat. Als blijkt dat het bot nog niet genoeg hersteld is, of als u nog klachten heeft, dan is soms herhaling van de röntgenfoto na 3 maanden zinvol.
Pijn
In de periode dat uw voet geneest, is uw voet gevoelig. Sommige mensen vinden dat het meevalt, maar veel mensen hebben meer pijn dan ze hadden verwacht. Tijdens het herstel kunt u pijnstillers gebruiken. Uw orthopedisch chirurg geeft u hierover advies en vertelt u wie uw contactpersoon is als u vragen heeft.
Het is belangrijk dat u naar uw lichaam luistert: herstel vraagt nu eenmaal tijd.
Nabehandeling
De nabehandeling is voor een groot deel afhankelijk van het type behandeling dat u krijgt. Het verschilt per persoon, maar gaat ongeveer zo:
- Direct na de operatie. De eerste 2 tot 14 dagen na de operatie krijgt u een drukverband of gips. De keuze is afhankelijk van uw persoonlijke omstandigheden en van de operatietechniek. Bij sommige technieken mag u de voet nog niet direct belasten. Bij andere technieken mag u de voet belasten met gebruik van een loophulpmiddel zoals de achtervoetloopschoen. Deze schoen zorgt ervoor dat u minder druk heeft op uw voorvoet en uw grote teen.
De voet is meestal dik en pijnlijk. Dit kan tot 2-3 maanden na de operatie duren. - Kort na de operatie. Na 3-14 dagen heeft u de eerste controle. Deze afspraak is met de orthopedisch chirurg of met de gipsverbandmeester. Als direct na de operatie nog geen röntgenfoto is gemaakt, gebeurt dat nu. Als de hechtingen niet oplosbaar zijn, worden ze nu verwijderd.
Afhankelijk van uw persoonlijke omstandigheden en de operatietechniek krijgt u een verband, (afneembaar) voorvoetgips (een zogenoemde spica) en een achtervoetloopschoen of een gipsschoen. Als u een afneembaar voorvoetgips krijgt, kunt u na 2 weken uw voet weer voorzichtig belasten en de beweeglijkheid van de grote teen oefenen. Wordt de pijn erger, of ontstaat er zwelling, dan doet u het rustiger aan. - 2-4 weken na de operatie. Als u zittend werk heeft, kunt u dit na 2-4 weken weer oppakken.
- 6-8 weken na de operatie. Dan vindt de tweede controle plaats. Er wordt weer een röntgenfoto gemaakt en het gips (en evt. de achtervoetloopschoen) wordt verwijderd. U mag nu op wijde schoenen lopen en uw grote teen volop gebruiken.
Het is verstandig om de beweeglijkheid van de grote teen te oefenen. Deze blijft over het algemeen 3-6 maanden stijf na de operatie.
Als u staand werk heeft, kunt u dit over het algemeen nu oppakken. - 12 weken na de operatie. De meeste patiënten kunnen nu weer gewone schoenen aan.
- 3-6 maanden na de operatie. U kunt langzaam en voorzichtig gaan sporten. Voorwaarde is een volledige botgenezing.
- 1 jaar na de operatie. Bij de meeste mensen duurt volledig herstel een jaar.
Extra behandeling
Meestal is er geen extra behandeling nodig. Als dat wel nodig is, verwijst uw orthopedisch chirurg u naar een fysiotherapeut, ergotherapeut, orthopedisch schoenmaker, podotherapeut of naar een registerpodoloog. Dit is bijvoorbeeld het geval als:
- U niet zelfstandig kunt lopen
- Het herstel goed gaat, maar u in het dagelijks leven problemen houdt van uw voet.
- U anders loopt dan u gewend was.
- U pijn houdt in het voorste deel van uw voet.
- De stand van uw voet en/of uw tenen niet is zoals het zou moeten zijn.
- U problemen heeft om schoenen te vinden waarmee u gemakkelijk en zonder pijn kunt lopen.
Nieuwe klachten
Nieuwe klachten
Als u weer klachten krijgt of twijfelt over het herstel, dan kunt u contact opnemen met uw huisarts. Soms zal de huisarts u weer verwijzen naar de orthopedisch chirurg. Dit gebeurt als:
- De pijn drie maanden na de operatie nog steeds aanhoudt of zelfs erger wordt.
- Uw voet stijf blijft of stijver wordt.
- De stand van de grote teen verandert.
- Operatiemateriaal door uw huid heen voelbaar is en/of naar buiten komt.
- U nieuwe klachten heeft aan uw voet. Soms herstelt het bot met teveel botaanmaak en dat kan klachten geven.
